忙しいときこそ知っておきたい
健康生活のススメ
脱メタボ!
「マイナス2kg」
を達成する減量法
- 内臓脂肪型肥満
- メタボリックシンドローム
- 生活習慣病
この記事のポイント
- 内臓脂肪の過剰な蓄積は糖尿病や高血圧のリスクを高める
- 1食500~600kcal、1日8000歩を意識した生活を続ける
- 体重を朝晩測定し、記録すると減量に成功しやすい
加齢に伴い、体重が増えたり、おなかが出てきたりする人は少なくありません。肥満は見た目だけでなく、健康にも大きな影響を与えます。新年度の4月は一念発起に最適な時期。生活習慣を見直して健康的に減量し、長く働ける体づくりを目指しましょう。
内臓脂肪は生活習慣病の引き金となる
ぽっこり出たおなかは要注意
おへそ周りに余分な脂肪がついたと感じる瞬間はありませんか?
おなかに軽く力を入れた状態で、その脂肪をつかんでみましょう。
「しっかりつかめるなら皮下脂肪型肥満、つかめないなら内臓脂肪型肥満と大きく分けられます」と、国立病院機構京都医療センター 臨床研究センター 内分泌代謝高血圧研究部 臨床内分泌代謝研究室長の日下部徹さんは説明します。
それぞれ次のような特徴があります。
画面を拡大してご覧下さい。
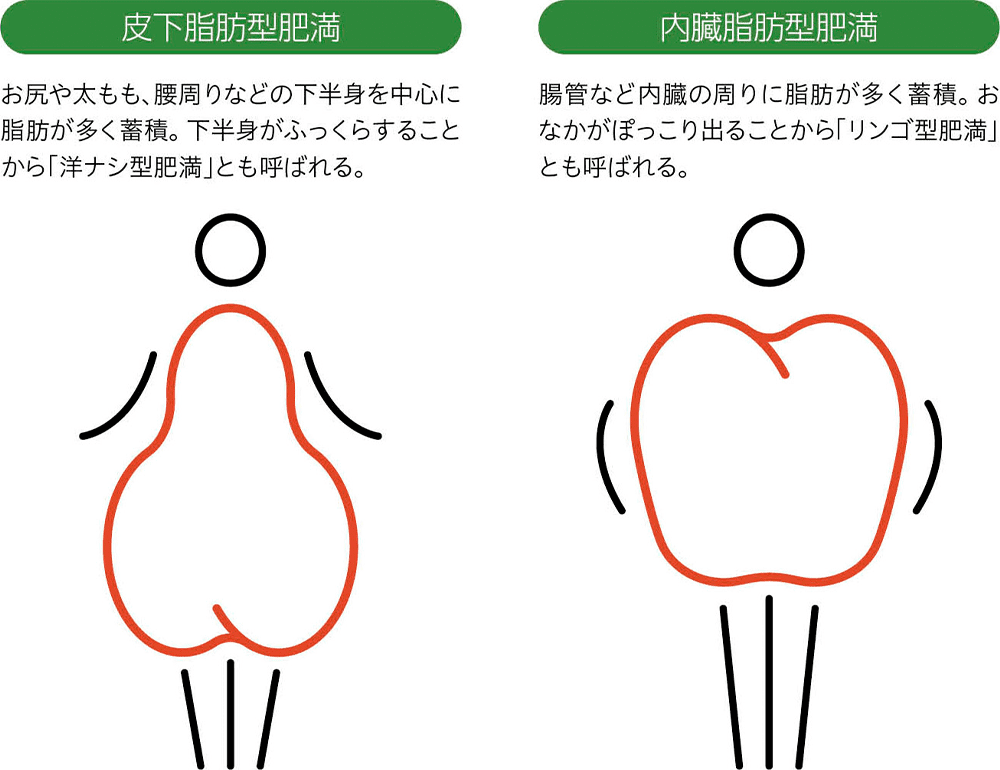
どちらも同じ「肥満」ですが、生活習慣病のリスクがより高いのは内臓脂肪型肥満です。
内臓脂肪の脂肪細胞からは、体の働きを調整する多様な生理活性物質(ホルモンに似た物質)が分泌されます。
生理活性物質にはいわゆる"悪玉"と"善玉"があります。
悪玉の主な作用は次の3つです。
- 血糖値を上げる
- 血圧を上昇させる
- 血栓(血のかたまり)をつくり、動脈硬化を促進する
このため内臓脂肪が過剰に蓄積すると、高血圧や糖尿病、脂質異常症といった生活習慣病のリスクが高まります。
40代頃から増加するといわれるメタボリックシンドロームは、内臓脂肪の蓄積を基にして、高血圧、高血糖、高脂血症(脂質異常症)の2つ以上が重なった状態をいいます。
メタボリックシンドロームの診断基準は下記のとおりです。
画面を拡大してご覧下さい。

現在、40~74歳の国民を対象に実施される特定健診(特定健康診査、通称メタボ健診)では、腹囲が男性85cm以下、女性90cm以下の場合の肥満の診断基準として「体格指数(BMI)」が加えられます※1。
BMIの算出方法

例えば身長170cm、体重75kgの場合は、【BMI=75kg÷(1.7m×1.7m)=25.95】です。
肥満度は下記の分類により判定されます。
肥満度分類(日本肥満学会)

肥満の放置は多くの健康障害の原因に
特定健診でメタボリックシンドロームの該当者とその予備軍と判断された人に対しては、医師や保健師、栄養指導士による特定保健指導が行われます※1。
2024年度から「腹囲2cm・体重2kg減」が主要達成目標として設定され、これを達成するとその年度の特定保健指導は終了です。腹囲1cmの減少は、約1kgの内臓脂肪の減少に相当します※2。
- ※1メタボリックシンドローム、特定健診、特定保健指導の関連記事
健康生活のススメ 健康診断結果の読み方・使い方 | あんしんLife | あんしん財団 - ※2出典:厚生労働省「健康づくりのための運動指針2006 ~生活習慣病予防のために~」
特定保健指導を受けている人はもちろん、以前と比べ体重が増えた、ベルトがきつくなって穴の位置を変えたといった場合は、内臓脂肪を減らし、肥満を解消する対策が大切です。
増加した内臓脂肪をそのまま放置すると動脈硬化が進行し、心筋梗塞や脳梗塞などの要因となります。病状によっては命に関わる危険があるほか、後遺症により要介護状態になる恐れもあります。
日本肥満学会の「肥満症診療ガイドライン2022」では、肥満に起因して発症する健康障害として次の11項目があります。
画面を拡大してご覧下さい。

今現在は肥満やメタボリックシンドロームのリスクがない人も、将来の健康維持に向けて太りにくい生活習慣が欠かせません。
間食や夜食での余分なエネルギー摂取を減らし
運動量を増やしてエネルギーを消費する
肥満は、摂取エネルギーが消費エネルギーを上回る状態が続き、
脂肪がたまると起こります。
特に内臓脂肪は揚げ物などの油っぽい食事や運動不足によって蓄積しやすくなります。
飲食による摂取カロリーと、運動や日常生活による活動量のバランスが重要です。
宴会や会食の機会が多い働く世代の男性は、つい食べ過ぎて摂取エネルギーが過多になりがちです。年齢を重ねるほど運動量は少なくなります。デスクワークが中心の場合は運動不足がより加速する傾向にあります。
運動不足は全身の筋肉量の減少を招きます。筋肉量が減ると、基礎代謝も低下します。
基礎代謝とは、呼吸や心肺活動、体温の維持など、生命維持に必要な最低限のエネルギー消費量を指します。基礎代謝が低下すると、1日に消費するエネルギーが少なくなり、摂取したエネルギーを消費しきれず、余った分が脂肪として蓄えられます。
筋肉量の減少や基礎代謝の低下は、加齢によっても起こります。
一方で、筋肉量は運動や食事によるたんぱく質摂取により増やせます。肥満の予防や解消にも、食事と運動の両面から生活を見直しましょう。
1食500~600kcalを目標に食事を取る
一般的に、体重を1kg減らすには、約7000kcalのエネルギー消費が必要だといわれます。
1カ月で1kg減量するには、7000kcal÷30日として1日230kcal程度削減しなくてはなりません。
まずは、摂取し過ぎのエネルギーがないか洗い出しましょう。
仕事の合間にスナック菓子や甘い物、糖分の多いジュースや缶コーヒーを取っていないか。晩酌時のアルコールやおつまみはどうか。間食や夜食で余分なエネルギーを摂取し過ぎるケースは少なくありません。朝・昼・夜の3食以外に飲食物を取る習慣があるなら、それを止めるのが最優先です。
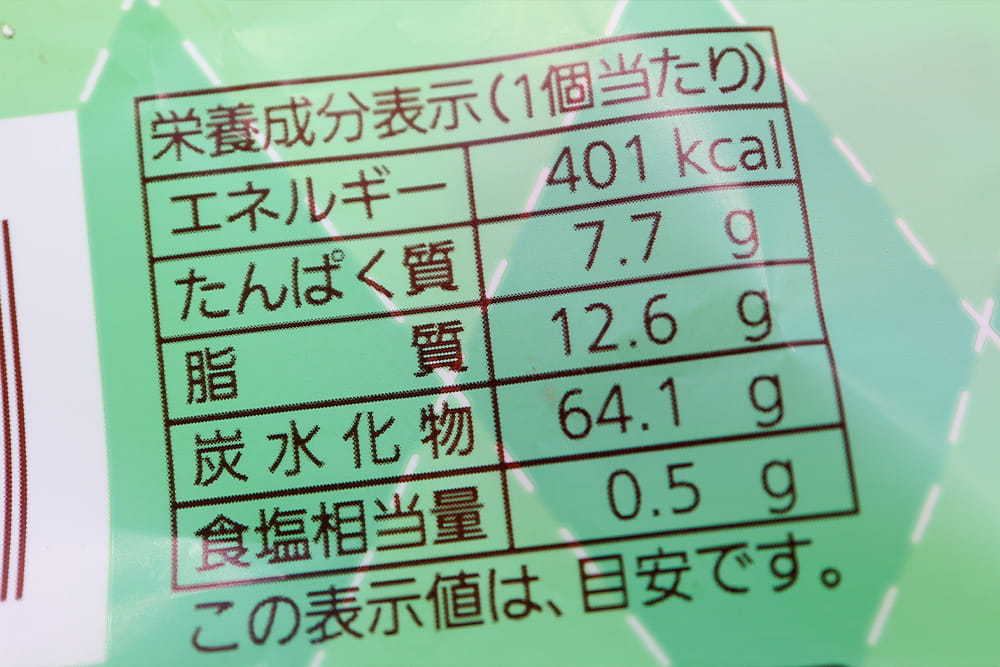
エネルギー量は栄養成分表示の一番上に記載がある。店頭で弁当や総菜を選ぶときにチェックしてみよう
その上で、1日当たりの摂取エネルギー量の削減を意識しましょう。
適切な摂取エネルギー量は個人の体格や活動量によって異なります。肥満やメタボリックシンドロームの40~60代の男性の場合は1日1800kcal、つまり1食当たり500~600kcal程度が一つの目安です。
仕事中の昼食にコンビニやスーパーの弁当を購入する際は、パッケージに記載された「栄養成分表示」のエネルギー量(kcal)を確認しましょう。
「1食500~600kcalは、いわゆる腹八分目に相当します。仕事中に小腹がすいたら、それは腹八分目がうまくいった証拠です。間食をしないで次の食事まで我慢できる自分を褒める。継続のコツです」
ただし、極端な食事制限は脂肪だけでなく筋肉も減らし、基礎代謝の低下につながる恐れがあります。
基礎代謝が落ちると余分なエネルギーを消費しにくくなり、ますます脂肪を蓄えるようになります。一時的に体重が減ったと喜んでも、油断して食べると脂肪が増加し、減量前以上に太ってしまう「リバウンド」を起こしかねません。
食べ過ぎには注意しつつ、5大栄養素である炭水化物、脂質、たんぱく質、ビタミン、ミネラルは3度の食事でしっかり摂取しましょう。特に筋肉量の維持や増加にはたんぱく質が不可欠です。肉類や魚介類、大豆製品などのたんぱく質を毎食の主菜や副菜としてしっかり取りましょう。
早歩きで1日8000歩を意識する
減量は、食事制限だけでなく、運動も併せて行うのが基本です。とはいえ、スポーツジムに通う時間がない、運動習慣がなくどんな運動をすれば良いのか分からない、そんな人も多いのではないでしょうか。
誰でも始められる最適な運動は、「日常生活における歩数の増加」です。
「健康日本21(第三次)※3」では、成人男女各1日8000歩が国民全体の目標値です。これは厚生労働省の「健康づくりのための身体活動・運動ガイド2023」による歩数の推奨値とも一致します。
日下部さんも、自身が診療を行うメタボリック外来の患者に1日8000歩を目標に歩くよう指導するといいます。
「歩く速度や歩幅によって個人差はあるものの、平均的には10分歩くと1000歩程度になります。会社帰りにスマートフォンの歩数計で自分の歩数を確認してみましょう。8000歩まであと1000歩足りないと分かったら、10分程度遠回りして歩いて帰る。ちょっとした心掛けで目標値を達成できます」
歩くときには次の2つを意識しましょう。
この記事は、読者登録をすることで続きをご覧いただけます。
残り1211文字 / 全文5321文字
日下部 徹
国立病院機構京都医療センター 臨床研究センター 内分泌代謝高血圧研究部 臨床内分泌代謝研究室長医学博士。日本内科学会総合内科専門医・認定医。日本内分泌学会内分泌代謝科専門医・指導医。日本糖尿病学会糖尿病専門医・指導医。日本肥満学会肥満症専門医・指導医。日本人類遺伝学会臨床遺伝専門医。日本骨粗鬆症学会認定医。同医療センター メタボリック外来で診療を行う。
あんしん財団の福利厚生サービス「あんしん財団KENPOS」は、
「歩く」「記録する」など健康になるための過程を楽しくサポートするWebサービス/アプリです。
健康情報の管理、目標設定、記録といった見える化機能だけでなく、
ご利用者が楽しく続けられるためのポイントやキャンペーンもご用意しています。
- ※「あんしん財団KENPOS」は、あんしん財団の加入者向けのサービスです。
- ※同サービスの利用については「あんしん財団WELBOX・KENPOS」へのご登録が必要となります。
- ※同サービスの利用には会員番号および被保険者番号でのログイン・初回登録が必要となります。会員番号および被保険者番号は契約手続き完了後に発行される「会員証兼保険証券」でご確認いただけます。「会員証兼保険証券」発行には約1カ月かかる場合があります。
「あんしん財団KENPOS」のご登録・ご利用はこちらをクリック