忙しいときこそ知っておきたい
健康生活のススメ
目の不調を放置しない
アイフレイルを知り、
未来の視界を守る
- アイフレイル
- 緑内障
- 白内障
- 加齢黄斑変性
- 老眼
この記事のポイント
- アイフレイルの適切な対策で重度の視覚障害を防ぐ
- 眼底検査を含む眼科検査を定期的に受ける
- 目のためにも喫煙や紫外線を避け、食事にも気を配る
見えにくさによる事故やケガを防ぐには、目の健康維持が重要です。そこで知っておきたいキーワードが「アイフレイル」です。アイフレイルとは何か。またその重要性を知って、目をいたわりましょう。
加齢に伴う目の機能低下は
40~50代から始まる
人生100年時代といわれる昨今、注目されている健康づくりのキーワードが「フレイル」です。フレイルとは日本老年医学会が2014年に提唱した概念で、加齢により身体的機能や認知機能の低下が見られる状態を指します。健康な状態と要介護状態の中間に位置し、適切な対策で健康な状態に戻せるのが特徴です。
目の機能も、加齢に伴い低下します。日本眼科啓発会議が中心となって21年から提唱する概念が「アイフレイル」です。目の老化に外的要因や内的要因が加わって目の機能が低下した状態、また、そのリスクが高い状態を指します。
外的要因としては生活習慣や喫煙、紫外線、低栄養が挙げられます。内的要因には、遺伝的素因や高度近視、糖尿病や高血圧、脂質異常症、酸化ストレスなどが考えられます。
目の機能が低下しても最初はほとんど自覚症状がありません。小さな文字が読みにくい、目が乾きやすいといったちょっとした異常や不快感を覚えても、たいしたことはないと放置しがちです。年齢を重ねるにつれて見えにくさをはっきり自覚するようになります。
「そのまま進行し、やがて重度の視覚障害に陥ると、自動車の運転ができない、転倒しやすくなるといった多様な問題が起こり、日常生活や仕事に支障を来たします。最悪の場合は失明に至る恐れもあります」と、杏林大学医学部 眼科学教室教授の山田昌和さんは説明します。
アイフレイルの早期発見と対策は、そうした事態を防ぐためにも大切です。
アイフレイルの段階での対策が重要
画面を拡大してご覧下さい。
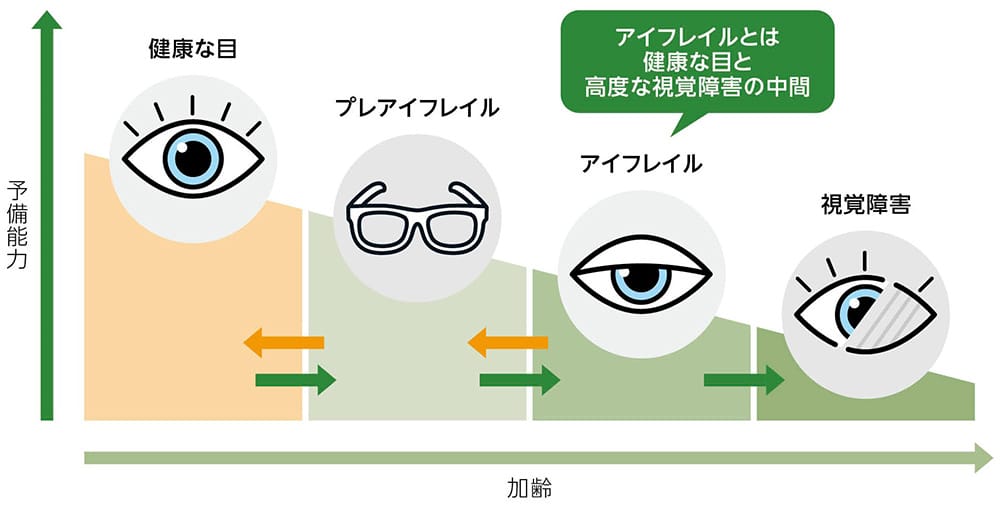
出典:日本眼科啓発会議 アイフレイル啓発公式サイトを基に作成
目の衰えのサイン「老眼」を
アイフレイル対策につなげる
「目の機能低下は働き盛りの40~50代から始まっています」と山田さんは指摘します。
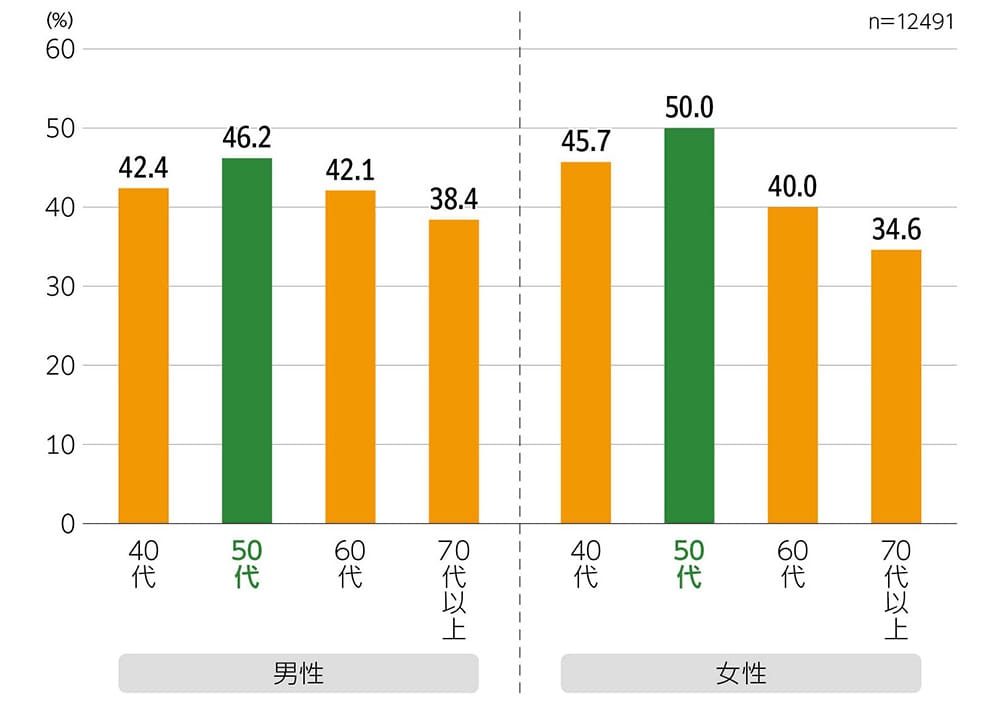
実際、日本眼科啓発会議が全国1万2491人の40~89歳男女を対象に行った「目の健康に関する意識調査(2024)」によると、「目(視覚)に関することで現在、健康面で不自由を感じている」割合が最も高いのは50代男女と報告されています。
「目(視覚)に関することで現在、健康面で不自由を感じている」割合(性・年代別)
画面を拡大してご覧下さい。
「目(視覚)に関することで現在、健康面で不自由を感じている割合」はトータルで42.5%を占め、歯や足腰を上回っています。一方、目(視覚)に関して「普段から健康維持などに努めている割合」は約2割と低く、歯や足腰の健康維持に努めている割合の半分程度しかありません。意識と行動に大きなギャップがあるのが分かります。
「現在不自由を感じている割合」と「普段から健康維持などに努めている割合」の比較
画面を拡大してご覧下さい。

ちょうど40~50代前後は老眼が始まり、近くのものが見えにくくなる年代です。「老眼は自分の目の衰えに気付く、分かりやすいサインの一つです。目の健康を意識し、アイフレイル対策を始める絶好のタイミングと捉えましょう」と山田さんはアドバイスします。
アイフレイルの陰に潜む
目の病気に注意しよう
今現在の自分の目の状態を、次のチェックリストで確認してみましょう。
| 1 | 目が疲れやすくなった | YES・NO |
|---|---|---|
| 2 | 夕方になると見にくくなることが増えた | YES・NO |
| 3 | 新聞や本を長時間見ることが少なくなった | YES・NO |
| 4 | 食事のときに(手元がよく見えず)テーブルを汚すことがたまにある | YES・NO |
| 5 | 眼鏡をかけてもよく見えないと感じることが多くなった | YES・NO |
| 6 | まぶしく感じやすくなった | YES・NO |
| 7 | はっきり見えないときにまばたきをすることが増えた | YES・NO |
| 8 | まっすぐの線が波打って見えることがある | YES・NO |
| 9 | 段差や階段が(よく見えず)危ないと感じたことがある | YES・NO |
| 10 | 信号や道路標識を見落としそうになったことがある | YES・NO |
出典:日本眼科啓発会議「アイフレイルチェックリスト Ver.1.1(2023年11月改訂)」を基に作成
【チェックリストの結果】
| YESが0 | あなたの目は今のところ健康です。変化を感じたら、またチェックしましょう。 |
|---|---|
| YESが1つ | 目の健康に懸念はありますが、直ちに問題があるわけではありません。 |
| YESが2つ以上 | アイフレイルかもしれません。一度、眼科専門医に相談しましょう。 |
眼科の受診が大切なのは、アイフレイルにはやがて視覚障害を引き起こす目の病気が隠れている可能性があるからです。
視覚障害の主な原因疾患は「緑内障」「網膜色素変性」「糖尿病網膜症」「
画面を拡大してご覧下さい。

出典:Ryo Matoba,et al.Japanese Journal of Ophthalmology.2023 May;67(3):346-352.
視覚障害原因疾患の1位である緑内障は、中高年の失明原因の1位でもあります。失明のリスクが高い目の病気は、糖尿病網膜症、網膜色素変性、黄斑変性と続きます。
遺伝性の疾患である網膜色素変性を除き、緑内障、糖尿病網膜症、黄斑変性は加齢と共に有病率が増加します。
アイフレイルについて早めに眼科で相談すれば、これらの病気の早期発見につながります。
失明リスクの高い3大疾患
緑内障、糖尿病網膜症、黄斑変性とは
緑内障、糖尿病網膜症、黄斑変性は、いずれも初期段階では自覚症状がほとんどありません。「よく見えているから大丈夫だと思っても、実は病気が進行中の可能性もあります」と山田さんは言います。
まずは、それぞれの病気の特徴について知っておきましょう。
- 【緑内障】
- 目から入った情報を脳に伝える「視神経」に障害が起こり、視野が欠ける病気です。初期は自覚症状がほとんどなく、徐々に視野が狭くなっていきます。
緑内障の見え方の変化イメージ
画面を拡大してご覧下さい。
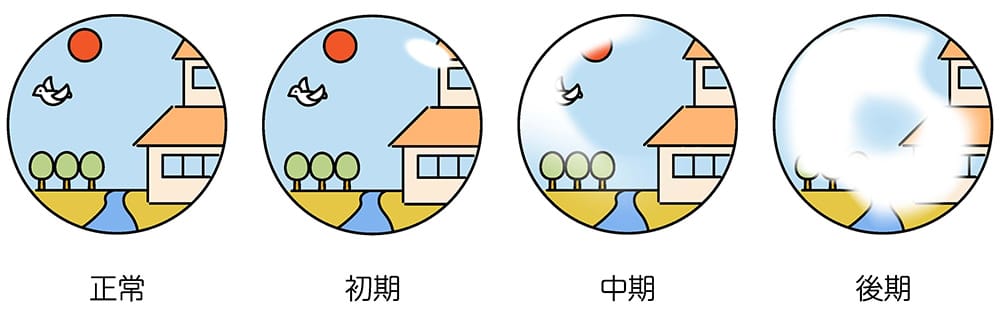
欠けてしまった視野は元に戻らず、手術をしても完治はしません。早期に緑内障を発見し、点眼薬を中心とする適切な治療をすれば進行を遅らせることができます。
日本人の40歳以上の20人に1人が緑内障※1であり、決してまれな病気ではありません。40歳を過ぎたら定期的な眼科検査を推奨します。
- ※1「日本緑内障学会多治見緑内障疫学調査(通称:多治見スタディ)」報告
- 【糖尿病網膜症】
- 糖尿病の合併症の一つです。
血糖が高い状態が長く続くと、目の奥で光を感じ取る働きを担う網膜の毛細血管が少しずつ損傷します。
初期段階ではほとんど自覚症状はありませんが、目の中の血管で小さな出血といった異常が現れ始めます。
中期になると血管が詰まり、視界にかすみを感じるようになります。この段階で自覚症状がないケースも多く見られます。
末期段階では視力低下や、視界に糸くずや虫のような浮遊物が動いて見える「飛蚊症 」が起こります。
網膜剥離や緑内障を併発し、重症化すると失明する恐れがあります。糖尿病と診断されている、あるいはその疑いがある場合も、定期的な眼科検査が大切です。
- 【黄斑変性】
- 網膜の中心部にある黄斑部に障害が起こり、視力が低下する病気です。
老化によって生じる黄斑変性を「加齢黄斑変性」と言います。自覚症状を感じやすく、初期は物がゆがんで見える、視野の真ん中が見えにくいなどの症状が起こります。進行すると視野の真ん中が真っ暗になり、見えなくなります。
加齢黄斑変性の見え方イメージ
画面を拡大してご覧下さい。
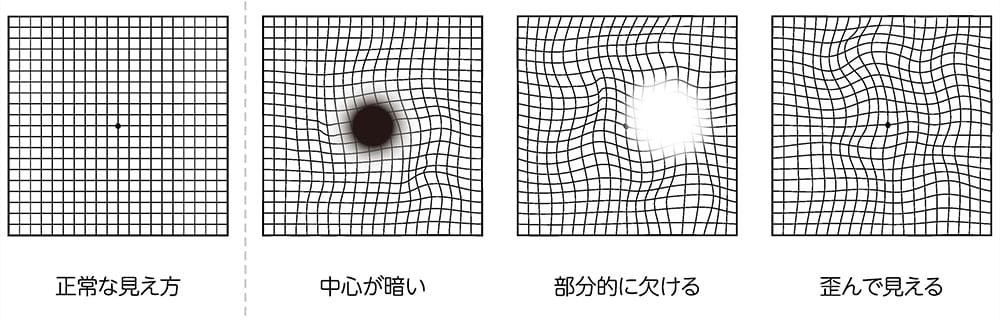
加齢黄斑変性は2種類あります。黄斑部の視細胞が徐々に萎縮し損傷していく「萎縮型」と、異常な血管(脈絡膜新生血管)からの出血や
萎縮型には現在のところ治療方法がありません。一方、滲出型にはいくつか治療法があり、視力の維持や改善が期待できます。いずれも障害を受けた部分の網膜は再生できないため、早期発見で進行を食い止めることが重要です。
緑内障や黄斑変性で片方の目の視野が欠けてきたりゆがんで見えたりしても、普段はもう一方の目で補うため、なかなか異常に気付けません。時々、片目をつぶって見え方をチェックするのも、早期発見のコツです。
この記事は、読者登録をすることで続きをご覧いただけます。
残り2905文字 / 全文6781文字
山田 昌和
杏林大学医学部 眼科学教室教授博士(医学)。日本眼科学会認定眼科専門医。慶応義塾大学医学部眼科専任講師、国立病院機構東京医療センター感覚器センター部長などを経て、2013年より現職。「アイフレイル・ガイドブック」編集委員会としてチェックリストの作成にも関わっている。